Autores: Nidia Bravo, Olga García y Angela Olivares
Esta palanca busca mejorar el acceso a atención geriátrica especializada en comunas donde hoy no existe una oferta presencial suficiente. A través de un modelo nacional de telegeriatría, se conectará a personas mayores con profesionales desde sus hogares o centros comunitarios, usando tecnologías ya disponibles en el sistema público. Además, se establecerán convenios con clínicas privadas que cuenten con capacidad ociosa, integrándolas mediante incentivos. Esta palanca no requiere de nueva infraestructura, sino que reorganiza lo existente con inteligencia territorial y colaboración público-privada. Su meta no es solo resolver un problema de atención médica, sino avanzar hacia un modelo más justo, donde las personas mayores, vivan donde vivan, puedan acceder a cuidados dignos, oportunos y continuos, reforzando su autonomía, su bienestar y su derecho a envejecer con equidad.
ANTECEDENTES
Chile enfrenta un proceso de envejecimiento poblacional acelerado. Según el Instituto Nacional de Estadísticas (INE, 2023), el 17,5% de la población tiene más de 65 años, y se espera que esta cifra alcance el 30% hacia el 2050 (CEPAL, 2022). Este fenómeno ocurre bajo un contexto de fuertes desigualdades territoriales, donde gran parte de las comunas rurales o periféricas carecen de acceso efectivo a salud especializada, mientras que algunas zonas urbanas han logrado mayores avances en infraestructura y atención geriátrica. De acuerdo con el PNUD (2018), estas desigualdades también se manifiestan en las dificultades que enfrentan los habitantes de zonas rurales, comunas con baja densidad poblacional o con escasa conectividad, quienes deben recorrer largas distancias para acceder a servicios de salud, incluso dentro de la misma región (p.66). Un estudio publicado el año 2013 por Ricardo Fábrega, indicaría que “hay importantes brechas en el acceso a servicios de salud entre las poblaciones de distintos territorios”; y que dicha limitación al acceso a servicios de salud también es impulsada por un déficit de desarrollo en algunas comunas y regiones del país. Frente a esta realidad, los modelos de atención actuales no han sido suficientes. Un ejemplo es el programa Más Adultos Mayores Autovalentes (Más AMA), impulsado desde 2015 por el Servicio Nacional del Adulto mayor (SENAMA) y ejecutado desde la atención primaria, cuyo foco es apoyar a los adultos mayores para la continuidad de su autovalencia a través de diversos talleres y actividades. Aunque ha mostrado buenos niveles de satisfacción (Gajardo et al., 2020), su cobertura sigue siendo parcial y depende de profesionales escasos, como terapeutas ocupacionales y kinesiólogos. Además, carece de una integración sistemática de herramientas tecnológicas, lo que limita su alcance y sostenibilidad, especialmente en territorios más aislados. A esto se suma un centralismo estructural en la distribución de especialistas geriátricos. A febrero de 2022, el 72% de los geriatras del país ejercía en la Región Metropolitana, mientras que muchas regiones contaban con menos del 4% del total (Sarmiento-Loayza, et al., 2023).
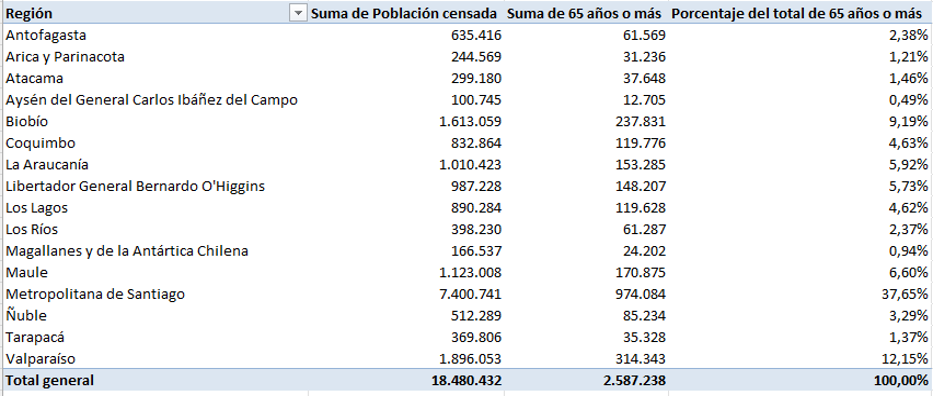
La distribución territorial del envejecimiento refuerza la idea de que el modelo vigente no resulta ser suficiente por sí mismo. En el margen del año 2024, los resultados arrojados por el Censo mostraron que en Chile habitan alrededor de 2.587.238 personas de 65 años o más. Si bien la Región Metropolitana concentra 974.084 personas mayores (37,65%), el 62,35% vive fuera de la misma. Existen siete regiones –excluyendo la Región Metropolitana– que superan las 100.000 personas mayores: Valparaíso (314.343), Biobío (237.831), Maule (170.875), La Araucanía (153.285), O’Higgins (148.207), Coquimbo (119.776), Los Lagos (119.628). En conjunto, las siete regiones señaladas reúnen 1.263.945 personas mayores (48,85% del total nacional). La distribución demográfica –frente a la concentración del 72% de geriatras ejerciendo en la Región Metropolitana– dificulta sostener los mecanismos de respuesta al envejecimiento, especialmente si estos operan con dispositivos presenciales y con escasez de profesionales. La expansión en la cobertura requiere descentralización y planificaciones que ayuden a combatir el déficit de geriatras en el país.
En este escenario, resulta evidente la necesidad de una estrategia que permita escalar el acceso a atención geriátrica especializada y adaptada al contexto territorial. Es aquí donde la telegeriatría se proyecta como una palanca de política pública, en tanto intervención factible, acotada y estratégicamente diseñada para generar un cambio significativo en la forma en que se organiza el cuidado geriátrico del país. A nivel internacional, se han documentado experiencias exitosas en contextos con alta escasez de especialistas, como en Uganda, donde la telemedicina ha permitido mejorar el acceso a atención especializada en zonas rurales con menos de un especialista por millón de habitantes (Rossetti et al., 2025). Esto refuerza el potencial de la telegeriatría como solución adaptable al caso chileno, especialmente en territorios excluidos del sistema de atención tradicional.
La telegeriatría permite reducir barreras geográficas, mejorar la continuidad del cuidado, y avanzar hacia un modelo más integrado y equitativo de atención en salud. Esta estrategia puede contribuir a superar la fragmentación del sistema de salud, entendida como la falta de articulación entre los distintos niveles de atención (primaria, secundaria y terciaria) y sectores (público y privado). Al permitir consultas y seguimiento a distancia, la telegeriatría facilita la coordinación entre equipos de salud, mejora la continuidad del cuidado y optimiza el uso de los recursos disponibles, especialmente en territorios donde el acceso presencial es limitado.
La Organización Mundial de la Salud (OMS, 2024) ha destacado que la telemedicina, y sus aplicaciones como la telegeriatría, es una alternativa efectiva, accesible e inclusiva, representando una solución costo-efectiva que mejora la calidad de la atención, y puede ayudar a disminuir la morbilidad y mortalidad. Además, hay beneficios concretos tanto para los pacientes como para el sistema sanitario: en el caso de los adultos mayores, evita desplazamientos innecesarios, disminuye su dependencia, reduce el estrés asociado a las visitas médicas y mejora su seguridad al sentirse acompañados y monitoreados. Para el sistema en general, permite reducir listas de espera, mejorar la eficacia de los tratamientos gracias al seguimiento remoto y optimizar recursos al disminuir la presión sobre la infraestructura física y el personal clínico (García, 2022).
Por ello, proyectar la implementación de la telegeriatría como un complemento o evolución de los programas dirigidos a personas mayores representa una respuesta concreta, pertinente y escalable al desafío del envejecimiento en Chile. A diferencia de las reformas estructurales, que requieren más tiempo e inversión, esta es una herramienta de trasformación de corto plazo, que reorganiza estratégicamente las capacidades existentes, tanto las humanas, tecnológicas e institucionales, para generar un impacto allí donde hoy no lo hay. Esta es la oportunidad que busca aprovechar la palanca que proponemos: una estrategia de telegeriatría nacional -con enfoque territorial, escalable y diseñada para complementar al sistema actual, no para reemplazarlo, acelerando los avances en equidad y calidad del cuidado geriátrico.
¿CUÁL ES LA IDEA?
El acceso limitado a la salud geriátrica en Chile no se explica solamente por escasez de recursos humanos, sino también por una estructura institucional, territorial y tecnológica que reproduce desigualdades. Hoy existe una baja disponibilidad de geriatras a nivel nacional, con una concentración mayoritariamente en zonas urbanas, lo que restringe la cobertura de atención especializada para gran parte del país.
De modo que, la palanca de política pública que proponemos no pretende reemplazar el sistema ni generar nuevas estructuras, sino reorganizar de forma estratégica e inteligente lo que ya existe, aprovechando infraestructura digital instalada, capacidades clínicas en atención primaria y redes de colaboración intersectorial. El objetivo es extender el acceso a atención geriátrica especializada en comunas actualmente excluidas del sistema presencial, a través de una intervención focalizada, de rápida implementación y alto potencial transformador.
La estrategia no depende exclusivamente de la atención directa de geriatras. Se plantea como un modelo colaborativo, donde médicos generales y equipos locales son acompañados mediante mentorías clínicas remotas, fortaleciendo capacidades en los territorios y asegurando una pertenencia en la atención de personas mayores. Así, se avanza hacia un modelo más integrado, continuo y equitativo, sin esperar una gran reforma estructural. Por ello, proponemos una estrategia de telegeriatría nacional, territorial y escalable, articulada en torno a tres componentes principales:
Primero: Red Nacional de Telegeriatría: Este es el eje operativo y de gestión de la palanca. No se trata solo de una plataforma digital, sino de una estrategia institucional de gestión integrada de recursos clínicos, tecnológicos y formativos para entregar atención geriátrica a distancia en zonas con escasa oferta presencial. Este componente utiliza la infraestructura digital existente del Ministerio de Salud (Hospital Digital), lo que minimiza costos y facilita su inserción en el sistema público. Los servicios operativos de la plataforma serán:
– Videoconsultas programadas desde hogares, centros comunitarios o unidades móviles.
– Seguimiento personalizado y alertas clínicas, priorizando a los adultos mayores con dependencia moderada o enfermedades crónicas.
Segundo: Alianzas Público-Privadas (APP): Este componente busca aprovechar la capacidad ociosa de clínicas privadas ubicadas en comunas de altos ingresos, es decir, el tiempo, infraestructura y profesionales que no están siendo utilizados a plena capacidad, especialmente en horarios de baja demanda, para ampliar el acceso gratuito a atención geriátrica especializada de adultos mayores derivados desde el sistema público.
Estas alianzas se materializarán mediante convenios formales entre el Estado y clínicas privadas, regidos por contratos de desempeño, donde las clínicas recibirán una retribución pública proporcional a las atenciones efectivas realizadas, auditadas por la Superintendencia de Salud para asegurar transparencia y trazabilidad del gasto público. Se contempla que el monto por consulta sea sujeto a validación mediante el registro en la ficha electrónica interoperable con RedSalud y el Sistema de Información para la Gestión de Garantías Explícitas en Salud (SIGGES), lo que permitirá seguimiento clínico a distancia, trazabilidad institucional y validación de las prestaciones. Los convenios con clínicas privadas incluirán pagos basados en tarifas del Fondo Nacional de Salud (FONASA), donde cada teleconsulta geriátrica será remunerada con pago directo vía FONASA aplicando tarifas estandarizadas, auditadas en tiempo real mediante SIGGES para garantizar transparencia y evitar sobrecostos. De esta forma las clínicas reciben un incentivo sostenible alineado con el sistema público.
Esta estrategia se inspira en experiencias exitosas como los convenios entre la Clínica Alemana, la Fundación Levantemos Chile y el Hospital de Linares (2019-2023), que permitieron más de 120 cirugías y 60 consultas de especialidad en un año, beneficiando a más de 450 personas sin generar nuevos costos estructurales para el sistema público.
Entre los incentivos para las clínicas privadas participantes, se contempla:
Deducción tributaria del 15% por horas profesionales donadas, inspirado en el artículo 15 de la Ley 21.256. Esto permitiría a las clínicas registrar como gasto necesario el valor equivalente de las atenciones geriátricas gratuitas, reduciendo su carga tributaria y fomentando la cooperación voluntaria.
Acceso preferente a formación continua: equipos médicos de clínicas asociadas podrán acceder a diplomados a un menor costo del ofrecido y cursos de actualización en geriatría dictados por universidades estatales, fortaleciendo la calidad profesional y la corresponsabilidad social.
Sello “Clínica Amiga del Adulto Mayor”, entregado por SENAMA y difundido en campañas institucionales, reforzando el prestigio público y la vinculación con el entorno.
Previo al convenio (y para monitorear la capacidad ociosa), cada clínica interesada completará una ficha de caracterización de oferta (horas, franjas de baja demanda, prestaciones habilitadas) y se realizará una semana de marcha blanca para validar la capacidad real, interoperabilidad y estándares. La activación de incentivos queda supeditada al cumplimiento de dicha verificación.
La estrategia amplía su base de colaboración incorporando médicos independientes (no solo clínicas institucionales) mediante convenios pro bono que ofrecen incentivos flexibles: deducción tributaria del 15% por horas donadas (Ley. 21.256), acceso preferente a diplomados en geriatría de universidades estatales y reconocimiento público. Estos profesionales podrán registrarse voluntariamente en la plataforma de telegeriatría, indicando su disponibilidad horaria y áreas de expertise, con auditoria transparente vía SIGGES para validar atenciones, derribando así resistencias al diversificar opciones de participación y aprovechando capacidades ociosas de forma descentralizada sin burocracia institucional.
Tercero: Eje de formación continua: es un componente necesario para las primeras fases de implementación. Cumple con un rol preparatorio con el fin de asegurar la correcta ejecución del programa desde el inicio. Este eje busca fortalecer las capacidades locales y combina dos líneas complementarias: por un lado, la transferencia de conocimientos clínicos y, por otro lado, el desarrollo de habilidades digitales en los territorios. Para llevar a cabo este eje, se requieren:
– Mentorías clínicas remotas, lideradas por geriatras de hospitales de Santiago y centros regionales, para acompañar decisiones clínicas en atención primaria.
– Talleres móviles de inclusión digital, con vehículos móviles equipados con conectividad y material pedagógico que capacitan a personas mayores y cuidadores en zonas rurales para el uso de la plataforma y autocuidado, con apoyo técnico de SENAMA, universidades y voluntariado.
Como este componente busca asegurar la sostenibilidad y calidad del modelo de telegeriatría, las universidades estatales actuarán como aliadas estratégicas en la capacitación profesional, liderando la creación de diplomas, mentorías clínicas remotas, y capacitaciones en geriatría para fortalecer las capacidades locales. Estas instancias formativas pretenden no solo transferir conocimientos especializados, sino que buscan fortalecer las capacidades instaladas en atención primaria, reduciendo la dependencia exclusiva de los geriatras y promoviendo una atención pertinente. A su vez, este componente también considera la participación de estudiantes de carreras de la salud en roles de apoyo técnico o comunitario, lo que refuerza el vínculo entre su formación académica y compromiso social. Este eje se planifica de forma integrada a nivel comunal, pero se ejecuta por carriles de gestión y financiamiento diferenciados para asegurar responsabilidad clara y monitoreo efectivo.
Implementación gradual y adaptativa: para asegurar la viabilidad y sostenibilidad de la estrategia, la propuesta contempla una implementación progresiva, que permita validar el modelo en un entorno acotado antes de su expansión a otros territorios. Por ello, se han diseñado dos fases:
Fase 1 piloto comunal (2026): se iniciará con una fase piloto de tres meses en dos comunas seleccionadas: La Florida y Rancagua, ambas con alta población mayor, infraestructura digital funcional y redes de atención primaria consolidadas. Esta etapa será desarrollada con acompañamiento de la Subsecretaría de Redes Asistenciales del MINSAL bajo el modelo RISS promovido en el Plan Nacional de Salud Integral para Personas Mayores y con el apoyo local de los municipios (en tanto a la difusión del programa y las pruebas tecnológicas pertinentes) y servicios de salud correspondientes, contemplándose una cobertura de 300 personas mayores, con los siguientes objetivos:
– Validar el funcionamiento operativo del modelo de telegeriatría en terreno, incluyendo conectividad, plataformas digitales y coordinación institucional.
– Medir la experiencia usuaria y resultados clínicos, mediante encuestas y registros médicos.
– Evaluar costos reales de implementación, comparando los gastos proyectados con los ejecutados, para ajustar el diseño antes de su expansión.
Fase 2 de escalamiento territorial (2027-2028): en caso de que los resultados del piloto sean positivos, se contempla una expansión gradual a nuevas comunas, priorizando aquellas con alta concentración de personas mayores y baja disponibilidad de atención especializada. El escalamiento será modular y flexible, permitiendo adaptar el diseño según la realidad territorial, disponibilidad de profesionales, infraestructura y redes locales. Esta fase incluirá:
– Aumento de cobertura en comunas piloto a 600 o 1.000 adultos mayores, según capacidad instalada.
– Incorporación progresiva de nuevas comunas vulnerables, privilegiando zonas con clínicas privadas dispuestas a establecer convenios y CESFAM con conectividad funcional.
– Adopción de un modelo de “registro voluntario” para clínicas privadas interesadas en sumarse, bajo los mismos beneficios tributarios y formativos definidos previamente.
Condiciones para la expansión y sostenibilidad: para permitir una expansión gradual y sostenible del modelo de telegeriatría propuesto, se han definido criterios de priorización que aseguran que la intervención se despliegue en territorios con las condiciones mínimas necesarias, maximizando su impacto y viabilidad. Estos criterios incluyen:
– Índice de envejecimiento mayor al 10%.
– Al menos un CESFAM con conexión digital estable, que asegure la operatividad del sistema de videoconsultas y seguimiento remoto.
– Existencia de una red local de cuidadores o centros comunitarios, que facilite la implementación territorial y la educación digital de los adultos mayores y cuidadores.
– Compromiso institucional del municipio con la implementación, expresado en cartas de apoyo o convenios que aseguren colaboración logística y comunitaria.
Aunque la implementación de esta estrategia será gradual y focalizada en comunas con condiciones básicas necesarias, su diseño responde a un modelo replicable y escalable de intervención pública. La propuesta establece un modo de implementación estructurado y sostenible, que reorganiza capacidades ya existentes y promueve la articulación entre atención primaria y especializada mediante tecnología. De este modo, la propuesta no depende exclusivamente del número de comunas participantes, sino que instala una forma de hacer política pública que puede adaptarse territorialmente y expandirse sin requerir transformaciones estructurales de alto costo o largo plazo.
Financiamiento: la palanca utilizará fuentes financiamiento combinadas. En primer lugar, MINSAL, responsable de la operación, soporte y monitoreo de la plataforma con coordinación presupuestaria de la Dirección de Presupuesto (DIPRES). En segundo lugar, Fonasa con pagos de telemedicina bajo arancel y/o en GES cuando la patología lo permita. En tercer lugar, SENAMA con recursos del Fondo Nacional del Adulto Mayor, presupuestos adecuados para inclusión digital, logística y apoyo comunitario (transferencias menores, materiales y transporte). Por último, los aportes APP, consistentes en horas profesionales y uso de infraestructura mediante convenio con deducción tributaria.
¿QUÉ ERRORES O PROBLEMAS BUSCA SOLUCIONAR?
El acceso a salud geriátrica en Chile presenta barreras estructurales que afectan principalmente a personas mayores en regiones o zonas rurales. Si bien muchas de estas dificultades exceden lo que una palanca puede resolver por sí sola, como, por ejemplo, la escasez de geriatras o la redistribución del presupuesto nacional, sí existen cuellos de botella abordables mediante un rediseño estratégico de capacidades ya disponibles. En este sentido, nuestra palanca busca reorganizar recursos existentes para enfrentar tres problemas concretos:
Inaccesibilidad territorial: muchas personas mayores no acceden a controles por falta de movilidad, redes de apoyo o profesionales cercanos. La telegeriatría permite superar esta barrera al facilitar consultas y seguimientos a distancia, sin depender de traslados presenciales.
Distribución desigual de especialistas: hasta el año 2022, el 72% de los geriatras se concentraba en la Región Metropolitana. Aunque esta palanca no aumenta el número de especialistas, sí optimiza su alcance territorial mediante videoconsultas y mentorías remotas, conectando a profesionales de grandes centros con comunas aisladas.
Subutilización de capacidades privadas: Estudios en hospitales del sistema público y privado evidencian una capacidad ociosa superior al 20% en infraestructura sanitaria, clínicas privadas en comunas de altos ingresos, especialmente en horarios de baja demanda (Escuela de Salud Pública, 2014). Asimismo, Clínicas de Chile A.G elaboró un análisis gremial, proyectando que, si se activase la capacidad disponible del sector privado y mediante licitaciones de FONASA, los prestadores privados podrían resolver el 72% de las listas de espera totales en un 1 año y 9 meses. Si bien se trata de una proyección sectorial, ilustra la holgura potencial que la política puede activar. Así, la palanca incorpora incentivos para que atiendan gratuitamente a personas mayores derivadas desde el sistema público, sin necesidad de construir nueva infraestructura.
¿QUIÉNES SON LOS RESPONSABLES DE GESTIONAR LA IDEA?
El liderazgo general de esta palanca estará a cargo de la Subsecretaría de Redes Asistenciales, como ente gestor del proyecto y el Ministerio de Salud (MINSAL) como ente rector del sistema de salud chileno. Su rol será coordinar la estrategia nacional de telegeriatría, integrar los módulos tecnológicos a las plataformas y establecer protocolos clínicos interoperables. El MINSAL también será responsable de evaluar los resultados del piloto y definir criterios para el escalamiento. Por su parte, el Servicio Nacional del Adulto Mayor (SENAMA) asumirá la articulación territorial bajo el mandato legal (Ley N.º 19.828), que le encarga promover la integración y protección de las personas mayores y coordinar políticas y programas para dicho grupo. Su misión operativa incluye la coordinación intersectorial para implementar planes y servicios sociales dirigidos a personas mayores. Además, cuenta con 16 Coordinaciones Regionales que operan como brazo territorial para vincular redes comunitarias, centros de salud y municipalidades con la estrategia. También, SENAMA ya ejecuta talleres de inclusión digital, lo que puede facilitar el alcance, especialmente en zonas rurales mediante talleres móviles y actividades formativas.
La Superintendencia de Salud actuará como organismo fiscalizador, supervisando el cumplimiento de los convenios con clínicas privadas. Su rol es verificar que las atenciones se realicen conforme a estándares definidos y que las prestaciones se registren adecuadamente en los sistemas interoperables, garantizando transparencia y trazabilidad del gasto público. En tanto, las clínicas privadas colaborarán a través de la provisión de horas médicas en horarios de baja demanda, en el marco de contratos de desempeño con incentivos tributarios y formativos.
Las universidades estatales serán aliadas estratégicas en la formación de equipos profesionales. Se encargarán de diseñar y ejecutar diplomados, mentorías clínicas remotas y actividades de capacitación en geriatría para equipos locales. Finalmente, las municipalidades tendrán un rol activo en la implementación local, facilitando espacios comunitarios, apoyarán la difusión, coordinarán derivaciones desde la atención primaria y liderarán instancias de evaluación participativa junto a las comunidades. De modo que, esta red de colaboración público-privada permite abordar un desafío complejo de forma innovadora, con un liderazgo estatal claro, actores comprometidos y una estructura de gobernanza que promueve corresponsabilidad territorial.
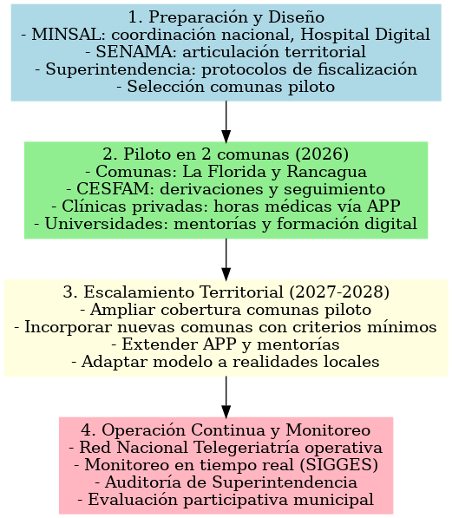
Siguiendo el modelo de implementación, en tanto a los responsables y gestión de la idea, se pueden reconocer 4 etapas. La primera etapa corresponde a la preparación, conforma el equipo y habilita los módulos necesarios en la plataforma Hospital Digital. Acuerda con SENAMA y la Superintendencia los protocolos de coordinación y fiscalización. Se seleccionan las comunas pilotos (La Florida y Rancagua). En la segunda etapa se gestiona el piloto, donde las comunas pondrán en marcha las teleconsultas, las mentorías en equipos de atención primaria (geriatras y universitarios voluntarios) y los talleres de inclusión digital (lideradas por SENAMA). La tercera etapa corresponde al escalamiento territorial. Se incorporan gradualmente comunas que cumplan con los requisitos mínimos de APS, conectividad y compromiso municipal. Paralelamente, se activan los convenios con prestadores privados en franjas de baja demanda. Por último, la cuarta etapa consolida e institucionaliza el modelo. Se integran los indicadores a la gestión de los Servicios de Salud, se estabiliza el financiamiento y se establece una evaluación externa con mejora continua de protocolos, formación y soporte tecnológico.
¿QUÉ MECANISMOS DE RENDICIÓN DE CUENTAS O MEDICIONES SE PUEDEN PONER EN MARCHA?
La rendición de cuentas y la evaluación de resultados son fundamentales para asegurar la efectividad, legitimidad y escalabilidad de esta palanca. Por ello, se implementará un sistema de monitoreo basado en plataformas interoperables ya existentes como SIGGES, combinado con mecanismos de seguimiento institucional, auditoría externa y participación comunitaria. Esto no solo permitirá saber si la palanca está funcionando, sino también aprender sobre lo que puede mejorarse, adaptarse o replicarse en otros territorios, ya que, evaluar no es solo controlar, sino también construir confianza entre las personas, instituciones y los equipos involucrados. Por ello, este sistema considera tanto mecanismos durante la ejecución como evaluaciones de impacto posteriores. Con esto en mente, detallamos a continuación los mecanismos que permitirán monitorear el avance de la palanca y evaluar su impacto real en los territorios:
Monitoreo operativo en tiempo real: durante la implementación, el seguimiento se realizará a través de la plataforma SIGGES del Ministerio de Salud. Esto permitirá visualizar en tiempo real el avance del piloto, detectar desviaciones y tomar decisiones oportunas, como también facilita un registro automatizado y en línea de los siguientes indicadores:
– Número de adultos mayores atendidos por comuna;
– Cantidad de videoconsultas a pacientes;
– Cantidad de mentorías clínicas realizadas por especialista;
– Horas médicas donadas por clínica participante;
– Reducción efectiva de listas de espera en especialidad geriátrica.
Indicadores de impacto (medibles al 2027): se establecerán metas de corto y mediano plazo, que permitan evaluar si la palanca genera un efecto significativo en los territorios piloto y en las comunas a las que se escale posteriormente. Algunos de estos indicadores incluyen:
– Proporción de adultos mayores con al menos dos consultas geriátricas anuales.
– Nivel de satisfacción usuaria, mediante encuestas post consulta y seguimiento comunitario.
– Horas médicas donadas por clínica asociada, con una meta inicial de 120 horas mensuales.
– Tasa de participación de profesionales en mentorías clínicas y talleres formativos (porcentaje de asistentes respecto al total convocado).
Estos indicadores no solo permitirán monitorear los resultados clínicos y operativos de la estrategia, sino que también expresan el carácter comunitario e innovador de la palanca. En particular, la medición de horas médicas donadas por clínicas privadas destaca como una señal concreta de corresponsabilidad social y solidaridad, posicionando esta intervención como un esfuerzo colectivo por el cuidado de las personas mayores. Más allá de su impacto inmediato, estos indicadores permiten evaluar la capacidad de la palanca para articular actores diversos y consolidar una red público-privada comprometida con el bienestar de las personas mayores.
¿CUÁLES SON LOS BENEFICIOS POTENCIALES DE LA IDEA Y CUÁLES SUS COSTES?
La implementación de esta palanca de atención geriátrica remota, basada en telemedicina ofrece beneficios estructurales significativos para el sistema de salud. En primer lugar, facilita la reducción de brechas territoriales en el acceso a la atención geriátrica, especialmente en comunas rurales y zonas con escasa o nula cobertura de especialistas. Esto contribuye a que más personas mayores reciban controles periódicos y seguimiento desde su hogar. A nivel institucional, se proyecta un fortalecimiento de la colaboración público-privada al incorporar al sector privado mediante convenios e incentivos que promueven el uso eficiente de la infraestructura y horas médicas ya disponibles, sin necesidad de construir nuevos espacios físicos.
Esto pretende reducir la presión sobre la red presencial de atención primaria, mejorando la capacidad de respuesta del sistema, donde la coordinación con redes de salud primaria se articulará mediante protocolos de derivación automatizados en Red Salud. Los Centros de Salud Familiar (CESFAM) priorizaran casos usando fichas de riesgo geriátrico (deterioro cognitivo, polifarmacia o caídas recurrentes); enfermeras coordinadas por comuna gestionaran agendamiento, preparación, resúmenes clínicos y seguimiento post-teleconsulta, mientras SIGGES operara como plataforma unificada para registro de diagnósticos y planes de tratamiento. Complementariamente, equipos de atención primaria recibirán capacitaciones en detección temprana de fragilidad y uso de dispositivos remotos, lo que optimizara recursos, evitara desviaciones innecesarias y asegurara continuidad del cuidado sin saturar la red primaria.
Entre los posibles riesgos, se encuentra la posible resistencia de algunas instituciones privadas, que podría mitigarse mediante la incorporación inicial de clínicas early adopters, es decir, con aquellas clínicas privadas que ya han mostrado disposición a innovar y colaborar con el Estado o participar en programas piloto. A ello se suma la brecha digital, que puede abordarse a través de programas de inclusión digital con voluntarios jóvenes. En fases más avanzadas del programa, se podrá evaluar la entrega de kits tecnológicos básicos, que incluyan, por ejemplo, dispositivos y conexión móvil, para así asegurar el acceso al servicio de telegeriatría en zonas de mayor rezago. Estas medidas permitirían asegurar una inclusión digital y participación efectiva de personas mayores en contextos de mayor vulnerabilidad.
En términos de costos, la palanca se basa en la utilización inteligente y coordinada de recursos existentes, con un apoyo complementario en tecnología y formación. El presupuesto estimado para la fase piloto, que busca cubrir 300 adultos mayores por comuna durante tres meses, es de aproximadamente $17.230.000 CLP. Esto Incluye:
– Honorarios para equipos de atención y apoyo tecnológico ($12.000.000 CLP), que contemplan la coordinación clínica y soporte digital necesarios para operar la telegeriatría.
– Diseño y adaptación de materiales educativos digitales e impresos ($1.500.000 CLP).
– Conectividad y soporte técnico comunitario ($2.000.000 CLP).
– Gestión local, difusión y evaluación participativa ($1.730.000 CLP).
Entre los materiales educativos, diseñados para superar barreas tecnológicas y clínicas, se proponen:
Guías pictográficas impresas: destinadas para adultos mayores con baja alfabetización digital, que contengan pasos simples para video consultas usando iconos grandes y textos mínimos. Estas también contendrán un protocolo de emergencia, que explicaran como acceder a consultas telefónicas si falla la conexión, con envió posterior de resumen clínico impreso.
– Cápsulas audiovisuales, para cuidadores: consistirán en videos de 3-5 minutos sobre reconocimiento de señales de alarma (deshidratación, caídas) y uso de dispositivos.
– Kits físicos de conexión, destinado a zonas con baja o difícil conectividad: tabletas prediseñadas con acceso directo a la plataforma y chips de datos gratuitos.
– Manuales digitales interactivos, para equipos de atención primaria: contendrán protocolos de triaje geriátrico y flujos de derivación en RedSalud.
Esto implica un costo promedio de $57.430 CLP por persona atendida, un valor competitivo considerando que extiende la cobertura a zonas rurales, reduce cargas logísticas municipales y permite la continuidad del cuidado en situaciones de emergencia sanitaria. Así, la palanca no solo es viable financieramente, sino que maximiza el uso de la infraestructura y capacidades actuales del sistema, aportando una solución eficiente y escalable.
¿LA IDEA AUMENTARÁ LA INCLUSIÓN ECONÓMICA Y/O MEJORARÁ LA AUTONOMÍA? SI ES ASÍ ¿CÓMO?
Esta propuesta tiene un alto potencial transformador, no solo en términos de acceso a la salud, sino también en la promoción de la autonomía, la dignidad y la igualdad de oportunidades para las personas mayores, especialmente en sectores rurales y vulnerables. Al facilitar el acceso a atención geriátrica especializada sin necesidad de traslado físicos ni copagos (financiada mediante tarifas FONASA para profesionales y clínicas), se eliminan barreras económicas y geográficas que hoy excluyen a los adultos mayores del sistema. La telegeriatría les permite mantenerse en sus hogares, recibir seguimiento clínico regular y resolver problemas de salud antes de que se agraven, lo que reduce su dependencia de cuidadores y evita hospitalizaciones prevenibles. Esto no solo mejora su calidad de vida, sino que también alivia la carga económica y emocional de sus familias.
Desde una perspectiva de justicia territorial, la palanca promueve un uso más equitativo de los recursos disponibles, integrando capacidades clínicas subutilizadas del sector privado en beneficio de las comunas más desatendidas, sin aumentar costos estructurales. Además, al contar con apoyo intersectorial en tanto inclusión digital –plan promovido por SENAMA– y participación comunitaria, no solo mejora el acceso, sino que también empodera a los adultos mayores para ejercer activamente su derecho a salud. Por lo que, en conjunto, esta propuesta no solo busca entregar atención médica, sino contribuir a una cultura de envejecimiento activo, digno y con derechos, donde todas las personas, sin importar su lugar de residencia o condición económica, puedan acceder a cuidados oportunos y de calidad.
